LA PREVALENCIA DE PIEL SENSIBLE ha ido creciendo con el paso de los años, llegando a reportarse en la población mundial porcentajes de entre el 60 y 70% en mujeres y entre el 50 y el 60% en los hombres de casos con algún grado de piel sensible.
La piel con tendencia atópica se caracteriza por una función barrera alterada que aumenta la pérdida de agua transepidérmica y favorece la inflamación neurogénica debido a la entrada de alérgenos y microorganismos. Mientras que la piel sensible se caracteriza por una hiperactividad frente a factores ambientales que se manifiesta con picor, sensación de ardor, sequedad y eritema, la sensación de picor puede ser provocada por diversos estímulos internos (moléculas secretadas por los queratinocitos y las células inmunitarias) y externos que activan las neuronas sensoriales cuyas fibras nerviosas inervan la dermis y la epidermis. En concreto, algunas citoquinas implicadas en promover la inflamación también modulan directamente la respuesta neuronal, lo que lleva a un cruce entre el sistema inmunológico y el sistema nervioso periférico responsable de la sensación de picor tanto en la piel sensible como en la piel con la tendencia atópica. Finalmente, la señal pruritogénica activa los receptores neuronales locales y los canales iónicos de la membrana que conducen las señales eléctricas a través del ganglio de la raíz dorsal de la médula espinal hasta la corteza, donde se inicia el reflejo del rascado.
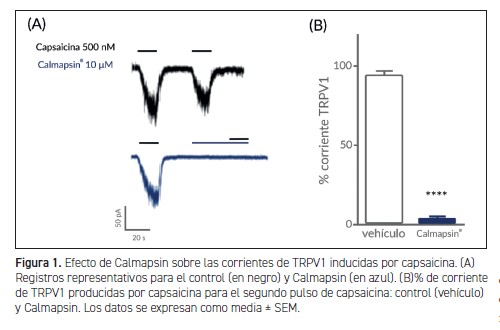
LA SENSACIÓN DE PICOR EN LA PIEL se inicia por acción de las neuronas periféricas, a través de la activación del receptor TRPV1. Usando técnicas electrofisiológicas estudiamos la actividad del canal TRPV1 y su inhibición mediada por Calmapsin.
Para ello, utilizamos células que expresan el receptor TRPV1 humano, estimulando con capsaicina a 500 nM para, posteriormente, aplicar un segundo pulso de capsaicina sola, en condición de control (Figura 1A, arriba), y con Calmapsin a 10 μM, en condición experimental (Figura 1A, abajo).
Como se muestra en la Figura 1, Calmapsin inhibe significativamente la actividad de TRPV1 provocada por la segunda aplicación de capsaicina. El porcentaje de corriente TRPV1 se redujo de 93,76 (± 3,13%) con vehículo a 3,86 ± (0,58%) en presencia de Calmapsin. En términos generales, los resultados electrofisiológicos demuestran que la activación de TRPV1 por capsaicina es inhibida casi por completo por Calmapsin a 10 μM, lo que a reduce la activación neuronal y, por lo tanto, el procesamiento del picor.
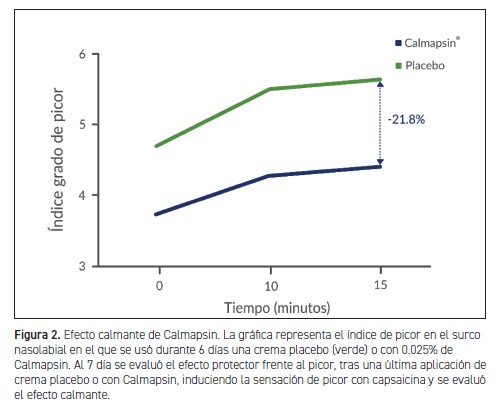
ESTA REDUCCIÓN DE LA SEÑALIZACIÓN DEL PICOR fue validada mediante el estudio en 22 voluntarios (de 18 a 75 años) que usaron una crema con 0.025% de Calmapsin o placebo cada una en un pliegue nasolabial cada seis días. Al séptimo día, se pretrató una hora antes con las cremas, se retiró el exceso y se indujo la sensación de picor utilizando una solución con capsaicina tres veces más concentrada (0.075%). Dicha sensación se evaluó de forma subjetiva por los voluntarios en una escala de 0 a 10.
Como se observa en la Figura 2, en la zona en el que utilizaron Calmapsin apreciaron una menor sensación de picor inmediatamente tras la aplicación de capsaicina. De hecho, a los 15 minutos de la aplicación, la sensación de picor en la zona que utilizaron Calmapsin fue un 21.8% menor que en la zona donde se aplicaron la crema placebo.
EL ENTORNO PROINFLAMATORIO Y LA REACTIVIDAD de las neuronas sensoriales alteran la función de barrera cutánea de las pieles sensibles y con tendencia atópica. En este sentido, los mediadores inflamatorios como interleuquinas, TNF-α y otras citoquinas epiteliales tienen un papel clave en el inicio y amplificación de la respuesta inmune. Además, se ha comprobado con estudios in vitro que los queratinocitos tratados con un cóctel de citoquinas proinflamatorias muestran características similares a las que se encuentran en la piel con tendencia atópica.
Para evaluar el efecto de Calmapsin sobre la función barrera, incubamos un modelo epidérmico con un cóctel inflamatorio de interleuquinas relacionadas con la piel sensible y con tendencia atópica. Esta incubación promovió la disminución de la expresión de genes relacionados con la función barrera cutánea: genes desmosomales como Corneodesmosina (CDSN), Desmocolina 1 (DSC1) y Desmogleína 1 (DSG1) se regularon negativamente en condiciones inflamatorias hasta un cambio de 0,214 (± 0,095), a 0,455 (± 0,110) y a 0,864 (± 0,002), respectivamente. Además, las proteínas estructurales como Filagrina (FLG) disminuyeron su expresión a 0,176 (± 0,050), Involucrina (IVL) a 0,120 (± 0,057) y Loricrina (LOR) a 0,195 (± 0,067) en comparación con las condiciones basales.
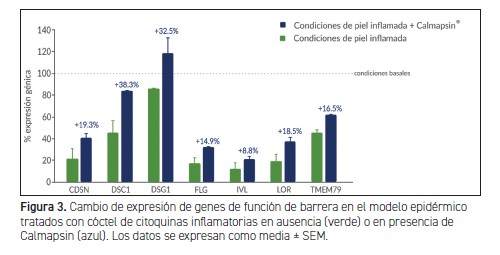
Calmapsin revirtió notablemente la reducción de la expresión de genes relacionados con la barrera cutánea e incrementó la expresión de CDSN hasta 1.904 (± 0.195), DSC1 a 1.845 (± 0.015), DSG1 a 1.378 (± 0.167), FLG a 1.853 (± 0.028), IVL a 1.737 (± 0.255) y LOR a 1.966 (± 0,189) en comparación con las condiciones inflamatorias. En general, estos resultados destacan el excelente perfil de Calmapsin previniendo el deterioro de la función barrera cutánea por efecto de las citoquinas inflamatorias.
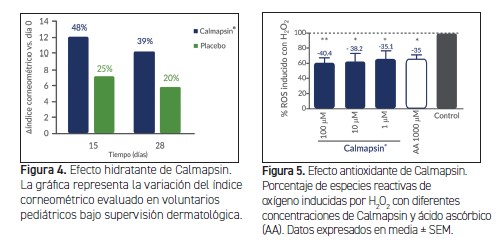
LA MEJORA DE LA FUNCIÓN BARRERA DE LA PIEL fue evaluada in vivo mediante la cuantificación de la hidratación mediante corneómetro. 40 voluntarios de 2 a 14 años con piel sensible y con tendencia atópica utilizaron diariamente bien una crema placebo o bien la crema al 0.025% de Calmapsin durante 28 días y bajo control dermatológico.
Como puede observarse en la Figura 4, a los 15 días de uso, los voluntarios que usaron la crema con Calmapsin presentaron mejores índices corneométricos. Lo que indica que el 48% de los voluntarios mejoraron la hidratación de su piel respecto al primer día de uso de la crema y respecto a los que utilizaron la crema placebo.
UNO DE LOS FACTORES QUE INDUCE O EXACERBA los problemas en las pieles con tendencia atópica es el estrés oxidativo, produciendo daños en las células epidérmicas al aumentar las especies reactivas de oxígeno que pueden dañar el ADN de queratinocitos.
Para evaluar el papel protector de Calmapsin sobre el estrés oxidativo, indujimos químicamente la producción de ROS (especies reactivas de oxígeno) en queratinocitos humanos mediante la exposición al H2O2. Calmapsin se probó a diferentes concentraciones y se comparó con el antioxidante de referencia, el ácido ascórbico (Figura 5).
Como indican nuestros resultados, Calmapsin redujo significativamente el estrés oxidativo a 100 μM en un 40,4% (± 7,2), a 10 μM en un 38,2% (± 11,1) y a 1 μM en un 35,1% (± 11,3), mientras que el ácido ascórbico a 1000 μM evitó la acumulación de ROS en un 35,0% (± 5,7). En resumen, estos resultados indican que Calmapsin reduce significativamente la acumulación de ROS en queratinocitos y con ello el estrés oxidativo, lo que muestra un efecto antioxidante que es incluso mayor que el ácido ascórbico de referencia y destaca su fuerte potencial como antioxidante.
CALMAPSIN ES UN INNOVADOR INGREDIENTE neurocosmético que inhibe la señalización mediada por TRPV1 y la consiguiente inflamación neurogénica, mejora sinérgicamente la función barrera e hidratación de la piel y posee actividad antioxidante. El efecto 360º de Calmapsin sobre neuronas y células epidérmicas ayuda a aliviar y mejorar los signos y sensaciones de las pieles sensibles y con tendencia atópica.
| Nombre | María José López González, Nuria García e Isabel Devesa |
|---|---|
| Empresa | Antalgenetics |
| Cargo | Responsable de marketing y desarrollo empresarial, responsable de desarrollo cosmecéutico y directora científica, respectivamente |
| Biografía | |
Política de privacidad | Cookies | Aviso legal | Información adicional| miembros de CEDRO